
「じっと座っていられない」「横になっても落ち着かない」「足が勝手に動きたがる」。アカシジアは、この主観的なつらさと、足踏みや貧乏ゆすりのような客観的な動きがセットで現れる状態です。ギリシア語で「座っていられない」を意味する言葉が語源で、実際の訴えも、まさにその言葉どおりです。
精神科では、アカシジアは薬の副作用として起こる内的不穏として出会うことが少なくありません。抗精神病薬でよく知られていますが、一部の抗うつ薬や吐き気止めでも起こりえます。しかも、患者さん自身が「不安が強くなっただけ」「病気が悪化しただけ」と思い込みやすく、周囲からも見逃されやすい副作用です。見逃したまま原因薬を続けると、つらさが強まり、服薬中断や、まれに自傷・自殺企図につながることも知られています。
- 体や足がそわそわして、じっとしていられない
- 座っているより、立つ・歩く・足踏みするほうが少し楽になる
- 横になっても落ち着かず、何度も体勢を変えてしまう
- 足を組み替える、貧乏ゆすりをする、部屋を行ったり来たりする
- 「イライラする」「内側から追い立てられる感じ」と言葉にしづらい苦しさがある
- 薬を始めた・増やした・切り替えた時期と重なっている
アカシジアのつらさは、ただの「落ち着きのなさ」ではありません。内的不穏と呼ばれる強い不快感や焦燥感を伴うのが特徴で、軽症では他人から分かりにくい一方、強くなると歩き回らずにいられず、苦痛のために混乱したり、衝動的な行動につながることがあります。薬を飲み始めたあと・増量したあと・切り替えたあとに急に落ち着かなくなったときは、病状そのものだけでなく副作用も必ず疑ってください。
アカシジアとは
アカシジアとは、主観的な内的不穏(じっとしていられないつらい感覚)と、客観的な運動(足踏み、貧乏ゆすり、歩き回り、体の組み替え)が同時にある状態を指す、薬剤性の副作用です。脳や神経に器質的な異常があって起きるのではなく、原因となる薬の作用によって一時的に運動調節のバランスが乱れて生じるものと考えられています。
発症の時期によって、次のように分けて考えるとわかりやすくなります。
- 急性アカシジア: 原因薬の開始後、数日から数週間以内に現れます。もっとも典型的で、時期の手がかりもはっきりしています
- 晩期(遅発性)アカシジア: 薬を飲み始めてから数か月以上たってから現れる場合です。原因薬とのつながりが見えにくく、気づかれにくいことがあります
- 慢性アカシジア: 原因薬を調整しても症状が長く残るタイプで、治療に時間がかかります
いずれも、「動きたくてたまらないのに、動いても完全には楽にならない」という苦痛が中心になります。軽いうちは本人の訴えだけが手がかりになることも多く、周囲からは「落ち着きがない」「そわそわしている」くらいにしか見えないことがあります。だからこそ、早い段階で「これは薬の副作用かもしれない」と疑える視点が大切です。
どのような状態がみられるのか
アカシジアには、本人にしかわからない主観的な症状と、周囲からも見える客観的な症状の両方があります。どちらか片方だけのこともあり、訴えの言葉も人によってさまざまです。
主観的な症状
- 内側から押し出されるように「動きたい」気持ちが湧いてくる
- 座位や臥位がつらく、歩く・足を動かすと一時的に少し楽になる
- イライラする、追い立てられる、せき立てられる感じが続く
- 気が狂いそう、このままではどうにかなりそうだという強い苦痛
- 眠ろうとしても体が落ち着かず、浅い眠りしかとれない
客観的な症状
- 貧乏ゆすり、足踏み、足の組み替えが目立つ
- 座っても数分でまた立ち上がり、部屋の中を歩き回る
- 体をゆらす、椅子の中でもぞもぞと姿勢を変え続ける
- 診察中もじっと座っていられず、席を立ってしまう
外から見える動きが少なくても、本人のつらさが強いことは珍しくありません。反対に、本人が「少しそわそわするだけ」と軽く話していても、よく見ると絶えず足を動かしていることもあります。訴えの言葉だけ・見た目の動きだけで決めず、両方を合わせて見るのが、アカシジアを見逃さないコツです。
なぜ起きるのか(薬剤と脳の仕組み)
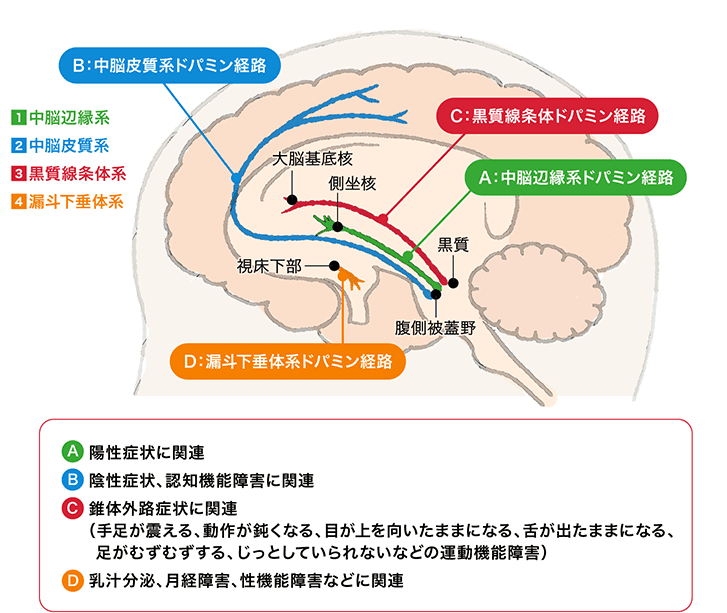
アカシジアは、主にドパミン系に作用する薬で起こりやすいと考えられています。統合失調症や双極症の治療で使う抗精神病薬は、症状を和らげる一方で、脳内のドパミンの働き方を変化させます。運動を調節する経路にも影響が及ぶため、治療上の利益が得られる反面、錐体外路症状と呼ばれる運動系の副作用が出ることがあります。アカシジアはその一つですが、手足のこわばりやふるえだけでは説明しきれない、「動かずにはいられない」という主観的苦痛が前面に出る点が特徴です。
セロトニン系の関与も指摘されており、一部の抗うつ薬でも起こりえます。つまり、アカシジアは単一の神経伝達物質だけで説明できるものではなく、ドパミンとセロトニンを中心とした複数の経路のバランスが乱れたときに生じる副作用と理解されています。このため、薬の種類だけで「絶対に安全」「絶対に危ない」とは言い切れず、同じ薬でも人によって出方が大きく違います。
どんな薬で起こりやすいか
アカシジアは精神科の薬だけの副作用ではありません。厚生労働省の重篤副作用マニュアルでも、次のような幅広い薬で起こりうると整理されています。
- 抗精神病薬: 第一世代(ハロペリドールなど)で知られますが、第二世代でも起こります。とくにアリピプラゾールやルラシドンでは、添付文書でもアカシジアが目立つ副作用として注意喚起されています
- 抗うつ薬: 選択的セロトニン再取り込み阻害薬(SSRI)、セロトニン・ノルアドレナリン再取り込み阻害薬の一部で、開始直後・増量直後にそわそわ感や強い焦燥が出ることがあります
- 気分安定薬: リチウムの血中濃度が高くなったときなどにも運動症状が出ることがあります
- 吐き気止め・消化管運動改善薬: メトクロプラミド、ドンペリドンなど。精神科に通っていない方でも起こりうる原因薬です
- その他: 抗認知症薬、一部の抗アレルギー薬、降圧薬の一部、抗がん剤など
そのため、精神科に通っていない方でも、新しい薬を始めてから落ち着かなくなった場合には処方内容を見直す必要があります。逆に、精神科の患者さんであっても、原因が必ずしも精神症状そのものとは限りません。「病気が悪化した」と決めつけず、飲み始めた薬・増えた薬・中止した薬を時系列で確認することが、アカシジアに気づく第一歩になります。
関連する疾患
アカシジアは、ほかの状態と見間違えられることがあります。並べて整理すると、対応の方向性も見えやすくなります。
- 錐体外路症状: アカシジアは錐体外路症状の一つ。同じ原因薬で、ふるえやこわばり(薬剤性パーキンソニズム)、筋肉の突っぱり(急性ジストニア)、口や舌の不随意運動(遅発性ジスキネジア)が一緒に見られることもあります
- むずむず脚症候群(レストレスレッグス症候群): 夕方から夜、入眠前に強くなりやすく、下肢の異常感覚が前面に出ます。アカシジアは日中でも起こり、「じっとしていること」そのものがつらくなる点が手がかりです。鉄欠乏などの身体的背景が関与することがあります
- 不安焦燥状態: 強い不安で落ち着かなく見えますが、姿勢で悪化する感じは弱く、歩き回っても楽にはなりにくい点が違います
- 不安症(不安障害)・パニック症(パニック障害): 動悸、息苦しさ、手のしびれなど自律神経の症状が前面に出ます。薬の開始・増量時期との関連も見分ける手がかりです
- 抑うつ症(うつ病)の焦燥・双極症(躁うつ病)の混合状態: 気分の落ち込みや高まりを背景とした焦燥で、内的不穏が前に出ます。抗精神病薬や抗うつ薬で治療中に現れると、病状の悪化か副作用かの判断がとくに難しくなります
- 統合失調症の不穏・振戦せん妄: 興奮や意識の変化を伴う点で区別します。アルコール離脱による振戦せん妄は、飲酒歴の急な中断と結びつきます
- 不眠症(睡眠障害): アカシジアでは「体が落ち着かなくて眠れない」という不眠が出やすく、入眠困難や中途覚醒の背景に副作用が隠れていることがあります
精神科の薬を飲んでいる方で足のむずむずや不穏が出た場合、アカシジアと決めつけず、むずむず脚症候群や病状そのものの変化も含めて両方の可能性を考えることが大切です。診察ではいつから、どの薬の変更後に、どの姿勢でつらいかを具体的に伝えると、一緒に整理していく助けになります。
治療と対応の基本
アカシジアの治療は、原因となっている薬を見直すことが軸になります。補助薬で症状を抑えながら、原因薬の調整を段階的に進めていくのが基本的な流れです。
1. 早期発見
もっとも大切なのは「早く気づくこと」です。症状が軽いうちに対応できれば、原因薬を少し調整するだけで落ち着くことも少なくありません。逆に、我慢を続けると苦痛が積み重なり、服薬中断や治療全体のつまずきにつながります。薬を始めた・増やした・切り替えた時期と、そわそわ感の出現を結びつけて考える視点を、本人・家族・医療スタッフが共有しておくことが大切です。
2. 薬剤調整
原因と考えられる薬について、次のような調整を検討します。
- 原因薬の減量
- アカシジアが出にくい別の薬への変更
- 用法の見直し(分服にする、就寝前投与にする、など)
ここで重要なのは、自分の判断で急に中止しないことです。抗精神病薬や抗うつ薬を急にやめると、もとの病気の悪化や離脱症状を招くことがあります。つらくても我慢し続けるのではなく、「飲んだら苦しい」「じっとしていられない」ことを具体的に伝え、医師と一緒に調整するのが安全です。
3. 補助薬
原因薬の調整だけでは症状が収まらないとき、症状そのものを和らげるために補助薬を使うことがあります。
- β遮断薬(プロプラノロールなど): アカシジアに対してよく用いられる選択肢です。喘息・徐脈など使えない方もいるため、既往歴を確認しながら処方します
- ベンゾジアゼピン系(クロナゼパム、ジアゼパムなど): 内的不穏と不眠を和らげます。眠気、ふらつき、依存のリスクがあり、短期使用が基本です
- 抗コリン薬(ビペリデンなど): パーキンソニズムを伴うときに選ばれることがあります。便秘、口渇、ぼんやり感、排尿障害などの副作用に注意します
- ミルタザピンなど: 報告によってはβ遮断薬に反応しにくい場合の選択肢として使われることがあります
補助薬は原因薬の見直しとセットで考えるものであり、漫然と長く足していくものではありません。つらさが強いときにまず苦痛を下げ、そのあいだに原因薬を整えていく、という時間差の戦略として理解してください。
4. 家族の見守り
アカシジアは本人の主観が中心の副作用ですが、家族や同居の方が先に気づくことも少なくありません。「最近やたらと貧乏ゆすりをする」「夜中も何度も起きて歩き回る」「急にそわそわし始めた」という観察は、診察で非常に役立つ情報です。普段と違う動きや落ち着かなさに気づいたら、遠慮なく主治医に伝えてください。
自殺リスクへの注意
アカシジアは、苦痛が非常に強くなると、衝動的な自傷・自死のリスクが高まる副作用として知られています。内的不穏が強く、眠れず、逃げ場がないように感じられるため、「この苦しさから解放されたい」という気持ちが急に膨らむことがあります。病気の悪化ではなく、副作用によって起きている可能性を、本人も家族も医療者も知っておくことが大切です。
次のような変化があるときは、次回予約まで待たず、できるだけ早く主治医や医療機関に連絡してください。
- 「気が狂いそう」「このままではもたない」という切迫感
- 「消えてしまいたい」「自分を傷つけたい」気持ちが急に強くなった
- 眠れない状態が続き、苦痛で混乱してきた
- 焦燥が強く、冷静に状況を判断できない
深夜などで主治医に連絡がつかないときは、いのちの電話(0570-783-556)、よりそいホットライン(0120-279-338)、お住まいの地域のこころの健康相談統一ダイヤル(0570-064-556)に相談してください。救急相談窓口(#7119 など)や救急外来の利用も選択肢になります。一人で抱え込まず、必ず誰かにつながってください。
家族や周囲の方へ
アカシジアは、周囲から見ると「イライラしている」「反抗的になった」「落ち着きがない」という形でしか見えないことがあります。そのため、家族が「気の持ちよう」「努力が足りない」と受け取ってしまい、関係がぎくしゃくしてしまうことも少なくありません。実際には、本人は強い内的不穏と闘っていて、そこから逃れたい一心で動き回っていることが多いのです。
周囲の方にお願いしたいのは、次のような関わり方です。
- 「薬を始めてから変わった」という視点を持つ: 具体的に、いつの処方変更と症状出現が重なっているかを観察してください
- 動きや様子をメモしておく: 「夜中に何度も部屋を歩く」「座ってすぐ立つ」「食事中も足が止まらない」など、診察で主治医に伝える材料になります
- 安易に『頑張れ』と言わない: 本人の意思では止められない苦痛です。励ましよりも、「つらいね」「主治医に伝えよう」という方向で支えてください
- 切迫した発言を軽く流さない: 「死にたい」「消えたい」という言葉が出たら、受け流さず、主治医や相談窓口への連絡を一緒に考えてください
ご家族自身もつらさを抱えやすい時期です。無理のない範囲で休息をとり、医療機関に相談する機会を確保してください。

早めに相談したいサイン
次のようなときは、自己判断で様子を見続けず、できるだけ早く処方医に相談してください。
- 薬を始めた・増量した・切り替えたあとから落ち着かなくなった
- 座っていられず、仕事、家事、食事、睡眠に支障が出ている
- 不安の悪化と思って頓服を増やしても、動きたい感じが治まらない
- 家族から、貧乏ゆすり、足踏み、部屋の中を歩き回る様子を指摘された
- 気持ちがイライラし、周囲にあたってしまうことが増えた
- 眠れない夜が続き、疲労感が強くなってきた
受診時には、次の情報を整理して伝えると診断の助けになります。
- いつから症状が始まったか
- どの薬を、いつ始めた・増やした・減らしたか
- 座っている時、横になっている時、夜、日中など、どんな場面で強いか
- 歩くと少し楽になるか
- 眠れない、食事ができない、仕事に集中できないなど生活への影響
- 「死にたくなる」「自分を傷つけたくなる」ほどつらいかどうか
アカシジアは、本人の訴えだけしか手がかりがないことも多い副作用です。だからこそ、「そわそわする」だけで終わらせず、薬との時間関係と具体的な動き方を言葉にすることが、診断と治療方針決定の助けになります。
よくある質問
アカシジアは自然に治りますか?
原因の薬を調整すれば軽くなることが多い副作用です。しかし、原因薬をそのまま使い続けると症状が続き、服薬中断や治療全体のつまずきにつながることがあります。つらいときは自己判断で続ける/やめるのではなく、処方医に相談してください。早く気づいて対応できれば、後を引かずに収まることも少なくありません。
抗うつ薬でもアカシジアは起こりますか?
はい。SSRI など一部の抗うつ薬でも起こりえます。抗うつ薬の開始直後・増量直後にそわそわ感や強い焦燥が出た場合は、病気の悪化と決めつけず、アカシジアの可能性も含めて主治医と相談することが大切です。切り替えや減量で落ち着くことが多くあります。
アカシジアとパニック発作はどう見分けますか?
アカシジアは、「じっと座る/横になる」姿勢そのものがつらく、歩いたり足を動かしたりすると一時的に少し楽になる特徴があります。一方、パニック発作では、動悸、息苦しさ、胸の痛み、手のしびれなど自律神経の症状が前面に出ます。薬の開始・増量・切り替え時期との関連も、見分ける大きな手がかりになります。
新しい薬ならアカシジアは出ませんか?
そうとは言えません。古い第一世代抗精神病薬で有名になった副作用ですが、現在よく使われる第二世代抗精神病薬でも起こります。とくにアリピプラゾールやルラシドンでは、添付文書でもアカシジアが目立つ副作用として記載されています。「新しい薬だから絶対に安全」と決めつけず、始めたあとの変化を必ず主治医と共有してください。
まとめ
アカシジアは、「薬が合わないサイン」のひとつです。不安や病気の悪化に見えやすく、本人も周囲も気づきにくいのですが、実際には治療の継続を難しくするほどつらい副作用で、強くなると自殺リスクにもつながります。じっとしていられない、歩き回りたくなる、座位や臥位でむしろ苦しいと感じたら、我慢しすぎず、まずは処方医に相談してください。
とくに、薬の開始直後・増量直後・切り替え直後に起きた変化は、診断の重要な手がかりです。精神症状そのものと区別がつきにくいことも多いため、ひとりで抱えず、家族や支援者にも状態を共有しながら、早めに対応していきましょう。早く気づいて原因薬を整えることができれば、つらさを長引かせずに治療を続けていける副作用です。


