
パニック障害(パニック症)は、突然強い不安や恐怖に襲われるパニック発作を繰り返し、その後に「また起きるのではないか」という予期不安や、発作が起きた場面を避ける行動が続く病気です。発作そのものだけでなく、予期不安と回避が生活を大きく縛っていく点が中心の特徴です。
発作の最中には、動悸、息苦しさ、胸の圧迫感、めまい、吐き気、手足のしびれ、冷汗、ふるえなどの身体症状が一気に高まります。「このまま死んでしまうのではないか」「気が変になってしまうのではないか」と感じるほど、強い恐怖を伴うことが少なくありません。
満員電車、エレベーター、高速道路、会議中、美容院、スーパーのレジなど、すぐに逃げにくい場所で起きやすいと感じる方がいます。一方で、明確なきっかけがないまま突然始まることも少なくありません。発作は「気の持ちよう」や「性格の弱さ」ではなく、治療の対象となる病気です。
- 突然の強い不安・恐怖
- 動悸、心拍数の増加、胸の圧迫感
- 息苦しさ、過呼吸、窒息感
- めまい、ふらつき、気が遠くなる感じ
- 吐き気、腹部の不快感、発汗、ふるえ
- 手足のしびれ、冷えや熱感
- 現実感がなくなる感じ、自分が自分でない感じ
- 「このまま倒れる」「死んでしまう」「気が変になる」という強い恐怖
- 電車・エレベーター・人混み・会議など特定の場所を避けるようになる
パニック発作そのものは、非常につらい体験ですが、それ自体が命に直結するものではありません。多くの場合、発作は数分で急激に強くなり、10分前後でピークに達し、その後は30分から1時間ほどで落ち着いていきます。発作のあいだに「死んでしまう」という強い恐怖が起きるのは、脳の警報システムが過敏に反応しているためで、実際に心臓が止まっているわけではありません。
パニック症(パニック障害)とは
パニック症は、不安症の仲間に含まれる病気です。きっかけがはっきりしない予期しないパニック発作を繰り返し、その後に「また起きるのではないか」という持続的な予期不安や、発作を避けるための回避行動が続き、生活機能に支障が出る状態を指します。
強い不安発作は、健康な方でもストレスの強い場面で起こることがあります。ですから、一度発作があっただけですぐにパニック症とは言えません。大切なのは、発作が繰り返されているか、その後に予期不安や回避が続いて生活に支障が出ているか、という点です。
また、発作を避けたい気持ちが強まると、ひとりで外出できない、電車に乗れない、人混みに行けない、といった形で行動範囲が狭くなります。こうした状態が広がると、広場恐怖症を一緒に抱えることがあり、パニック症と広場恐怖症が重なっていると診断されることもあります。
パニック発作とはどのようなものか
パニック発作とは、強い不安や恐怖が急激に高まり、身体症状が短時間のうちに一気に出そろう状態のことです。動悸、発汗、ふるえ、息苦しさ、窒息感、胸の痛み、吐き気、めまい、冷えや熱感、手足のしびれ、現実感の消失、「気が変になる」恐怖、「死ぬのではないか」という恐怖などが代表的です。

国際的な診断基準では、こうした症状のうち4つ以上が急激に生じることがパニック発作の目安とされています。多くの場合、発作は数分で急激に強くなり、10分前後でピークに達し、その後は30分から1時間ほどで落ち着いていくことが多いとされます。ただし、発作の前後に疲労感や不安感が長く残ることもあります。
症状がとても強いため、初めての発作では救急外来を受診する方も少なくありません。心電図や採血、画像検査をしても大きな異常が見つからず、「気のせい」「ストレスでしょう」と言われて、かえって不安が強まる方もいます。身体の病気がないと確認できること自体は大切ですが、それだけで終わらず、パニック症として整理して治療を始める視点が役に立ちます。
発作だけでなく予期不安と回避が中心
パニック症のつらさは、発作そのものだけではありません。それ以上に生活を縛るのが、発作のあとに残る予期不安と回避行動です。
予期不安とは、「また発作が起きるのではないか」「次はもっとひどいかもしれない」と、発作がない時間にも緊張が続く状態です。これが強くなると、電車や高速道路、会議、人混み、長時間並ぶ場面など、すぐに逃げにくい場所を避けるようになります。
最初は一部の場面を避けるだけでも、少しずつ行動範囲が狭くなります。外出、通勤、ひとりでの移動、買い物、受診などにも影響が広がり、仕事や家事、育児、学業、人づきあいにまで支障が及びます。こうして回避が強くなった状態が広場恐怖症です。パニック症と広場恐怖症は、しばしば一緒に起こります。
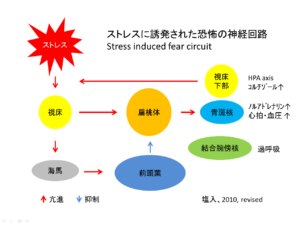
予期不安の背景には、身体感覚を危険なサインとして受け取りすぎてしまう癖があります。たとえば、少し脈が速くなっただけで「心臓発作かもしれない」と感じると、不安が高まり、自律神経がさらに働き、ますます脈が速くなります。逆に、「これはパニック発作で、時間がたてばピークを過ぎる」と理解できると、身体は少しずつ落ち着きを取り戻します。治療ではこの悪循環を整理していきます。
関連する疾患
動悸・息苦しさ・めまいといった症状は、パニック発作だけで起こるものではありません。特に初めての強い発作のときには、身体の病気を見落とさないことが大切です。パニック症と見分けたい、ほかに考えたい状態には次のようなものがあります。
- 甲状腺機能亢進症: 常に脈が速い、汗をかきやすい、体重が減る、手のふるえが続く
- 不整脈・心疾患: 発作的な動悸、失神、強い胸痛、明らかな心電図の異常
- 喘息発作: ゼーゼーという呼吸音、咳、夜間や早朝の悪化
- 低血糖: 食事を抜いたあとの冷汗・ふるえ・ぼーっとする感じ
- 貧血: 立ちくらみ、息切れ、疲れやすさが続く
- てんかん発作: 意識の途切れ、けいれん、記憶が抜ける
- 過剰なカフェイン、エナジードリンク、一部の薬の副作用: 摂取後に動悸や不安が出る
- 過呼吸症候群: 息を吸いすぎて手足のしびれ・めまいが出るが、「また起きるのでは」という予期不安が弱い
- 社交不安症: 人前という状況で予想しやすい形で不安が強まる
- 心的外傷後ストレス症(PTSD): 過去のトラウマを思い出す引き金がある
初めての強い胸痛、失神、けいれん、麻痺、明らかな不整脈、呼吸困難の悪化があるときは、パニック発作と決めつけず、まず救急外来や内科で身体の病気がないかを確認することが大切です。身体の病気が除外できてから、精神科・心療内科で改めて整理していきます。
原因は一つではありません
パニック症は、単一の原因だけで説明できる病気ではありません。ストレス、体質、過去のつらい体験、疲労、睡眠不足、カフェインやアルコール、もともとの不安の感じやすさなど、複数の要因が重なって起こると考えられています。
脳の仕組みとしては、「危険を察知する警報システム」が過敏になっているイメージです。扁桃体を中心としたネットワークが敏感に反応し、自律神経が一気に働くと、動悸、過呼吸、発汗、ふるえ、吐き気などが起こります。すると今度はその身体感覚自体が「危険なサイン」に思えてしまい、不安がさらに強まり、また身体症状が強くなるという悪循環に入ります。
また、パニック症は抑うつ症、ほかの不安症、アルコールの問題、神経発達症の特性などと重なることがあります。外出できない期間が続いて気分が落ち込む、通勤や家事ができないことで自責感が強まる、といった二次的な影響も少なくありません。発達特性とパニック発作の関係については パニック症と発達障害 の記事でくわしく解説しています。
治療の基本
パニック症の治療では、発作そのもの、予期不安、回避行動の3つを一緒に整えていくことが大切です。薬物療法と心理療法を組み合わせて、生活の自由度を少しずつ取り戻していくことを目指します。
1. 安全の確保と評価
まずは、身体の病気がないかを確認し、発作の頻度・強さ、予期不安や回避の程度、生活への影響、ほかの精神的な問題(抑うつ症、不安症、アルコール、発達特性、トラウマなど)を含めて整理します。発作が強い時期には、日中の過ごし方・睡眠・食事・カフェインの量なども一緒に見直し、無理なスケジュールを少し緩めることから始めます。
2. 薬物療法
薬物療法の中心は、選択的セロトニン再取り込み阻害薬(SSRI)と呼ばれる抗うつ薬です。抗うつ薬という名前ですが、パニック症や不安症でも第一選択として広く使われています。パロキセチン、セルトラリン、エスシタロプラムなどが代表です。少量から始め、副作用をみながら段階的に増やしていくことが一般的です。
効果が安定するまでには数週間かかるため、最初のうちは「まだ効かない」と感じることがあります。また、飲み始めに一時的に不安や吐き気が強まることもあり、自己判断でやめずに主治医と相談することが大切です。
必要に応じて、ベンゾジアゼピン系の抗不安薬を短期間併用することもあります。即効性がありますが、長期に毎日使い続けると、耐性や依存、注意力への影響が出やすくなるため、頓用や短期の使用にとどめる工夫が一般的です。やめるときも、急に中止せず、主治医と相談しながら少しずつ減らしていきます。
3. 心理療法
パニック症の心理療法として、認知行動療法が広く用いられています。身体感覚を危険と解釈しすぎる癖や、避けることでかえって不安が強くなる悪循環を整理し、少しずつ苦手な状況に向き合えるよう支援していくものです。
具体的には、心拍を上げるために階段を上る、息を速める、軽く回転するなどの方法であえて身体の感覚を起こしてみる練習(内受容感覚曝露)や、避けてきた場所に段階的に戻っていく状況曝露などがあります。いずれも、安全を確保しながら、担当者と一緒に少しずつ進めるものとされています。日本不安症学会と日本神経精神薬理学会が作成したパニック症の診療ガイドラインでも、薬物療法とあわせて心理療法が推奨されています。
治療にはある程度の時間がかかりますが、治療を重ねるなかで不安や発作と距離を取りやすくなっていく方もいます。うまくいかない時期があっても、それは治療の失敗ではなく、次の調整の手がかりと考えていきます。
4. 生活の工夫
- 睡眠不足をためない。就寝・起床の時刻をなるべく一定に保つ
- カフェインやエナジードリンクの摂り過ぎを避ける
- アルコールで不安をしのごうとしすぎない(一時的に楽でも、翌日の不安を強めることがあります)
- 食事を抜きすぎず、体調の波を小さくする
- 息を吐く時間を長めに意識し、ゆっくりした呼吸を練習しておく
- 「発作が起きたら終わり」と考えず、起きても対処できる経験を少しずつ積む
ただし、発作が起きないように常に逃げ道を確保する、付き添いがいないと何もできない、安全のための持ち物を大量に持ち歩く、といった工夫が固定化すると、回避行動の一部として症状を支えてしまうことがあります。自己流で無理をするのではなく、主治医と相談しながら段階的に取り組むことが大切です。

パニック症を扱った作品として、映画『阿弥陀堂だより』が知られています。美しい自然のなかで、人とのつながりや生活の手ざわりを取り戻していく姿は、治療の本質が「発作を消すこと」だけではなく、安心できる環境や関係性を回復していく営みでもあることを思い出させてくれます。もちろん、自然のある場所へ行けば治る、という単純な話ではありません。ただ、張りつめた心身が少しずつほどけていく感覚を、映像として受け取りやすい作品です。
家族や周囲の方へ
家族や周囲の人は、本人の苦痛を「考えすぎ」「気の持ちよう」と片づけないことが大切です。パニック発作は、本人にとっては命の危険を感じるほどの強い体験です。頭ごなしに「大丈夫」と言われても、すぐに納得できるものではありません。
一方で、発作を避けるために回避をすべて肩代わりしてしまうと、本人の行動範囲がますます狭くなり、かえって回復を妨げることがあります。「付き添いがいないと外出できない」状態が長く続くと、自信を取り戻しにくくなるためです。
安心できる関わりを保ちつつ、治療の方針に沿って少しずつ自立を支えるという視点が役立ちます。どこまで手伝い、どこからは見守るのかを、主治医と相談しながら調整していきましょう。家族自身もつらさを抱えやすいので、ご家族向けの相談窓口や家族会を活用し、無理のない範囲で休息と相談の機会を確保してください。
早めに相談したいサイン
次のような状態があるときは、精神科・心療内科への相談を考えてよいサインです。
- 突然の発作が繰り返し起きている
- 「また起きるのでは」と常に身構えてしまう
- 電車、エレベーター、高速道路、会議、人混みなどを避けるようになった
- 通勤・通学や買い物、受診、外出が難しくなってきた
- 動悸や息苦しさのため救急受診を繰り返しているが、大きな身体疾患は見つからない
- 気分の落ち込み、不眠、飲酒量の増加など別の問題も重なってきている
- 「消えてしまいたい」「もう耐えられない」という気持ちが出てきている
受診時には、どんな場面で発作が起きやすいか、発作の強さや持続時間、予期不安や回避がどのくらい広がっているか、睡眠・食事・カフェインやアルコールの状況、身体の基礎疾患の有無などを整理して伝えると、診断と治療方針の相談がしやすくなります。希死念慮や「もう限界」という気持ちが強いときは、受診を待たず、いのちの電話(0570-783-556)や、よりそいホットライン(0120-279-338)にご連絡ください。
よくある質問
パニック発作で本当に死ぬことはありますか?
パニック発作そのものは、非常につらい体験ですが、それ自体が命に直結するわけではありません。ただし、初回の発作や、胸痛・失神・不整脈など身体疾患が疑われる症状があるときは、自己判断せずに医療機関で評価を受けることが大切です。身体の病気がないと確認できるだけでも、次の発作のときの不安が少し軽くなります。
薬を飲み始めたら一生やめられませんか?
そのようなことはありません。症状の強さや再発のしやすさによって治療期間は異なりますが、改善をみながら少しずつ調整していくのが一般的です。十分に落ち着いた期間を経てから、主治医と相談しながら少しずつ減らしていきます。自己判断で急にやめると症状がぶり返すことがあるため、減量のペースは一緒に決めていきましょう。
パニック症とうつ病は関係がありますか?
パニック症の方では、経過のどこかで抑うつ症やほかの不安症、アルコールの問題などを合併することが少なくありません。外出できない期間が続いて気分が落ち込む、通勤や家事ができないことで自責感が強まる、といった二次的な影響もあります。複数の困りごとがあるときは、それぞれ別々に対処するより、まとめて評価と治療を受けるほうが回復がスムーズです。
運動やヨガ、呼吸法は効果がありますか?
有酸素運動や呼吸法、マインドフルネスなどは、不安や身体症状の軽減に役立つと報告されています。ただし、治療の中心はあくまで薬物療法と心理療法です。セルフケアは「補助」として位置づけ、まずは専門家の評価を受けたうえで取り入れていくのが安全です。
家族はどう接すればよいですか?
まずは本人の苦痛を否定しないことが大切です。そのうえで、回避行動をすべて代わりに引き受けるのではなく、治療の方針に沿って少しずつできることを増やしていけるよう支えるのが望ましい関わり方です。迷ったときは、主治医と一緒に「どこまで手伝い、どこからは見守るか」を具体的に相談していきましょう。
まとめ
パニック症は、予期しないパニック発作を繰り返し、その後の予期不安と回避行動によって生活の自由度が狭くなっていく病気です。発作の苦しさが強いほど「また起きるのでは」と身構えてしまいますが、薬物療法と心理療法を組み合わせることで、少しずつ発作や不安と距離を取り戻していくことができます。ひとりで抱え込まず、早めに精神科・心療内科に相談してください。


